76歳の女性。発熱と呼吸困難とを主訴に来院していたが、待合室でぐったりして呼びかけに応じない状態で発見された。5年前から労作時呼吸困難のため自宅近くの診療所に通院していたが、2か月前から通院を自己判断で中断していた。3日前から咳嗽、膿性痰および 37.5 ℃の発熱が出現し、今朝から呼吸困難が出現したため救急外来を受診した。喫煙は 71 歳まで 40 本/日を 50 年間。
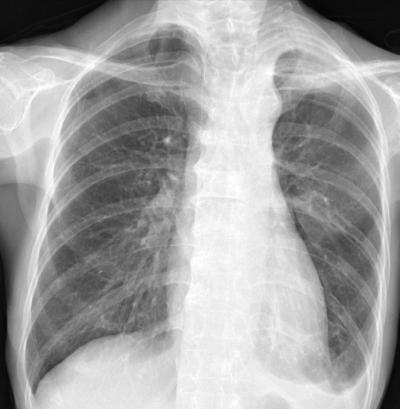
来院時、意識は清明。脈拍 96/分、整。血圧 132/88 mmHg。呼吸数 20/分。SpO2 82 %(room air)。口唇にチアノーゼを認めた。呼吸音は減弱し、左胸部に rhonchi を聴取した。下腿に浮腫を認めなかった。鼻カニューラで2L/分の酸素投与を開始し、胸部エックス線撮影を行った。
その 30 分後に、血液検査のため順番を待っていた待合室で倒れていたところを発見された。発見時、脈拍 124/分、整。血圧 162/108 mmHg。呼吸数 12/分。動脈血ガス分析(鼻カニューラ 2L/分 酸素投与下):pH 7.17、PaCO2 102 Torr、PaO2 69 Torr。胸部エックス線写真を別に示す。
適切な処置はどれか。
a. 気管挿管
b. 胸腔ドレナージ
c. 非侵襲的陽圧換気<NIPPV>
d. 鼻カニューラ 1 L/分 酸素投与に変更
e. リザーバー付マスク 10 L/分 酸素投与に変更